 研修医
研修医ピロリ菌の治療レジメンって色々あるけど、腎機能が低い人はどうすればいいのかな?



ランサップやボノサップって腎機能悪いと使えないらしいけど、実際どう処方すればいいんや
こんな人のための記事です。
CKD患者さんの透析導入時や貧血や食思不振があるとき上部内視鏡スクリーニングを行うと、
「萎縮性胃炎の所見あり、ピロリ菌感染疑いです」
とレポートでお返事をもらうことがありますよね。
そのたびにピロリ除菌をしなきゃ…
あぁ、でも腎機能悪いな。除菌の用量を調べなきゃ…
と、いうサイクルを繰り返すことも少なくないのではないでしょうか。
Googleで検索しても、腎機能低下がしている、あるいは透析患者のヘリコバクター・ピロリ感染についての治療は、意外とスッキリしたまとめが少ない印象です。



良いまとめがないなら、自分でまとめてしまえばいいじゃない
ということで、今回は自分の備忘録として、慢性腎臓病患者及び透析患者のピロリ除菌についてまとめてみました。
CKD患者(保存期あるいは透析)に対するピロリ感染の検査と治療について
結論
日本ヘリコバクター学会のガイドライン「H. pylori感染の診断と治療のガイドライン2016改訂版について(2016年8月1日発行)」や、日本腎臓病薬物療法学会(JSNP)の腎機能低下時の主な薬物投与量(2014)ページを参考に調べると
腎機能低下(保存期)例での除菌療法
・腎機能に応じて抗菌薬はそれぞれ減量する
・Cr 2-4mg/dL程度の腎機能低下例での除菌療法→LPZ/CAM/ MNZよりLPZ/CAM/AMPCのほうがCr上がりやすいという報告あり=AMPCよりMNZを使用したプロトコルのほうが良さそう
・CAMは腎排泄なので、腎機能高度低下例では,200 mg の 1日1回投与が推奨
・MNZも250 mg の1日1回投与が推奨
・用量の調節が不可能なパック製剤は使用すべきではない
※LPZ=ランソプラゾール、CAM=クラリスロマイシン、AMPC=アモキシシリン、MNZ=メトロニダゾール
とあります。
腎機能低下と一口に言っても、どのくらい低下しているかによって用量はかわりそうですね。
透析患者の除菌療法
AMPC は 1 日 1 回,250 mg を透析日は透析後
CAM は 200 mg の 1 日 1 回、透析日は透析後
MNZ は 250 mg の1日1回,透析日は透析後
オメプラゾールは健常人と薬物動態が一緒→用量は同じでOK
用量の調節が不可能なパック製剤は使用すべきではない
とあります。



透析専門医試験のために勉強している「血液透析指導医マニュアル」にも載っていたよ。


胃酸分泌抑制薬はどれが良さそうか
通常の除菌に用いる胃酸分泌抑制薬は、ガイドライン的にはLPZ30m、OPZ20mg、RPZ10mg、EPZ20mg、VPZ20mg(それぞれ1日2回)のどれを使っても良さそうです。
ただ、CYP2C19の遺伝子多型があると、胃酸分泌抑制効果が下がってしまうことがあるそう。
日本では遺伝子多型によって代謝能の低い人が18-23%%と意外と多いようです。(Therapeutic Drug Monitoring 20(3):p 243-247, June 1998.)
ただし、唯一ボノプラザン(VPZ)はこの遺伝子多型の影響を受けないと言われており、除菌率も高いです。
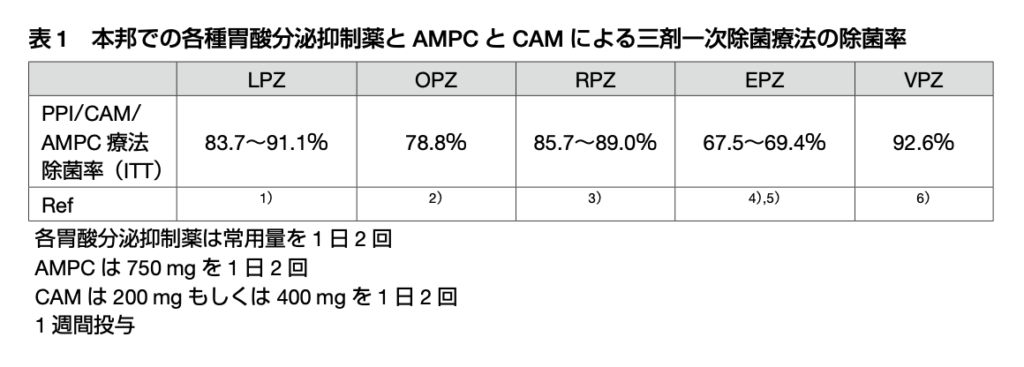

ただ、この VPZは腎機能低下例では血中濃度が上昇することがあるそうです。
(OPZなど他のPPIは代謝がそこまで変わらないと言われる)
ただ、腎機能に応じてVPZを具体的にどのくらい減量するか、という記載は添付文書にありませんでした。
7日間と短期間の投与なのでそんなに問題にならないのでは?とも思ったりしますが、実際どうなんでしょう…
除菌のときに併用注意する薬



ワーファリンを飲んでいたらPT-INR測定はマストですね
除菌のときにプロバイオティクスを入れるかどうか
ガイドラインによると
そうです。
除菌の際に下痢や嘔気を訴える患者は少なくないので、よほど整腸剤が嫌いとかじゃなければ使っても良さそうですね。
※ちなみに、今回いろいろ調べる中で見つけたんですが、ビオスリー®などプロバイオティクスは透析患者の腸内細菌叢を改善させて鉄吸収を促進させるかもという症例報告(透析会誌 2019;52(5):271-279)もあるみたいです。
プロバイオティクスって奥が深いですね。
現感染の検査と、除菌判定の検査はそれぞれ何を使うか?
腎機能は関係のない話題ですが、備忘録として残しておきます。
まず、現感染の検査。
現感染の検査は色々とありますが、血清抗体検査は採血だけで判断できるのでお手軽で使いやすそうです。
他には、消化器内科の知り合いに確認したところ、よく使うのはUBTと便中抗原の2つが多いよう。
ただし、注意したい点が3点あります。
偽陽性が出てしまうことがあります。(菌自体はいなくなっても、血中の抗体は体に残ります)
除菌直後だと、少量ピロリ菌が残っていた場合に検知できないため、偽陰性となります。
PPIを切っておかないと偽陰性になってしまいます。(特にUBT)
まとめ:腎機能低下例でのピロリ除菌について
ピロリ除菌の方法について調べてみました。
個人的に疑問に思ったのは
●腎機能低下例でのVPZの使い方(特に潰瘍形成しているような例に長期間使用する場合、血中濃度が上昇するのに通常量で入れ続けていいのか?)
●プロバイオティクスの使い方(種類やによって除菌上乗せ効果や有害事象をへらす効果は変わるのか?)
などが、気になりました…
また時間があれば「腎機能とPPI」、「腎機能とプロバイオティクス」などについてもまとめてみたいです。



今回の処方例については、自分が調べた範囲で良さそうかなと思ったものなので、実際に処方する際は病院のルールや上級医、その病院の専門医に従ってくださいね!
■関連記事












コメント