 専攻医
専攻医あ、この患者さん、血尿出てるな…腎臓内科と泌尿器科どっちに紹介したらいいんだっけ?



血尿だけの人って、腎生検したらどんな疾患出てくるんだろう…
こんな人のための記事です。
血尿って、誰しもが遭遇しうるものですが、どう対応するのか意外と悩むこともありますよね。
そこで皆さんにオススメなのが、最新の「血尿診断ガイドライン」です!
今回は現役腎臓内科として働いている僕が、10年振りの大幅な改訂になった血尿診断ガイドラインを読んでみました。
2013年版ガイドラインを読み込んで比較したうえで、変更点5つと、重要だと感じたポイント5つを紹介していきます!
この記事を最後まで読んでいただくだけで、血尿診断ガイドラインの内容をザックリ把握できるはず!



それでは、早速、行ってみましょう〜!
※CKDガイドラインについても解説してみた記事があるので、よければどうぞ!


【ココが変わった!!】血尿診断ガイドライン2023の、2013年からの変化5つ
①「血尿の診察の進め方(フローチャート)」が、「血尿診断アルゴリズム」へ
まず、1つめの変更点は、診断フローチャートがめちゃくちゃ分かりやすくなっている、という点です。
こちらをご覧ください。
■Before:旧ガイドライン(2013)
引用元:血尿診断ガイドライン2013 p21
まあ、これも十分見やすかったんですけど。
今回の新ガイドラインでは…
引用元:血尿診断ガイドライン2023 p14-15
2ページに渡ってる!ボリュームやば!
カラーやば!
腎臓内科と泌尿器科の2軸に分かれており、どっちに紹介したらいいか、めっちゃ具体的で見やすくなっています。
これに則ってやるべきことをやれば、標準治療から大きく外れることはないはず。



ぶっちゃけこのフローチャートだけで、ガイドラインの8割くらいの価値があるかも…
変更点①診断フローチャート「血尿診断アルゴリズム」がリニューアル!
②一般内科、腎臓内科、泌尿器科に記載が分かれて見やすくなった
2つめは、どの診療科の医師が読むかを意識した記載になった点です。
2013年の血尿診断ガイドラインは、血尿の疫学・顕微鏡的血尿・肉眼的血尿・・・と一般的な分類がなされていました。
そのため、同じ章でも一般内科が知っておくべき内容もあれば、腎生検の適応など腎臓専門医が知るべき内容などが雑多に並んでいる印象でした。
しかし、最新版は、「内科領域における〇〇」「腎臓専門医として〇〇」「泌尿器科領域における〇〇」など、読み手が内科系か外科系かによって興味関心が異なることを前提に、書き分けてくれています。
引用元:血尿診断ガイドライン2023



自分がどこ読めばいいか、一目瞭然なのでありがたいな〜
変更点②一般内科か、腎臓内科か、泌尿器科かで、記載が分かれた!
③顕微鏡的血尿についてボリュームアップ
3つめは、顕微鏡的血尿についての言及が増えていることです。
2013年版では、顕微鏡的血尿がCQ3つ、肉眼的血尿がCQ5つでした。
引用元:血尿診断ガイドライン2013
2023年版では、顕微鏡的血尿について11章、肉眼的血尿について2章と、力の入れ方が違います…
赤が顕微鏡的血尿、青が肉眼的血尿についての記載。 引用元:血尿診断ガイドライン2023
これは、今回の改訂版が顕微鏡的血尿について注力したかったからみたいですね。
本改訂版における診断の対象は顕微鏡的血尿であるが, 肉眼的血尿は尿路上皮癌の危険因子の一つであり, 肉眼的血尿についても記載することが適当と考えられた。 そこで, 肉眼的血尿を呈する疾患について,「内科として注意すべき肉眼的血尿」, 「泌尿器科として注意すべき肉眼的血尿」として, good practice statement (GPS)という形で記載した。
引用元:血尿診断ガイドライン2023
もともと肉眼的血尿についてはそこまで触れるつもりがなかったけれど、それだと使い勝手悪いからつけてあげたよ、っていう感じでしょうか。
確かに、実臨床で、多くの医師にとっては肉眼的血尿よりは顕微鏡的血尿の患者さんが多いですもんね。(泌尿器科は別)
腎臓内科的には、このGPSコーナーでIgA腎症などを示唆する「コーラ色の尿」について言及がきちんとなされているのが推せますね(^o^)
変更点③顕微鏡的血尿について、重点的に述べられるようになった!
④コロナワクチンに伴う血尿について言及が増えた
4つめは、コロナワクチンに伴う血尿について言及されている、という点です。
ワクチンによる血尿って結構報告されていますよね。
僕の病院でも、ワクチン接種後に血尿が出たという患者さんが受診されていました。
今回のガイドラインでは最後の1章でコロナワクチン後の血尿の疫学、マネージメント等について、きっちり記載してくれています。
変更点④コロナワクチン後の血尿についての章ができた!
⑤CQ21個から、BQ19個+CQ3個へ、記載が変更
5つめは、CQだけの記載から、BQとCQに記載が変わったことです。
CQ=みんな大好きクリニカルクエスチョン(臨床疑問)
BQ=Background question(背景疑問)
の略です。



・・・他のガイドラインはCQでまとめて書いてあるのに、なんでわざわざBQとか使ってんの?ぜんぶCQでよくね?
という疑問が浮かびますよね。
ガイドラインによると、
臨床的な介入の可否を迷う課題についてエビデンスを示すことが可能な内容をCQとし, 臨床現場で行うべき診療行為とされるがエビデンスという形でデータを示すことが難しい内容は, 改訂委員会全体の協議により, 背景疑問background question (BQ)として記載することとした。
引用元;血尿診断ガイドライン2023 vi
・・・うーん、ちょっと何言ってるんか分からない😭
まあ、ザックリ言えば、
BQ=(エビデンスは微妙だけど)この時はこうするよね というお作法
CQ=エビデンスがあるから、悩んだらこうしようね、というrecommendation
という感じでしょうか…



ぶっちゃけ、我ら専攻医クラスにとって、そんなことは気にしなくてよさげです。
変更点⑤BQ、CQ、GPSという記載の分かれ方になった!
血尿診断ガイドライン2023の重要ポイント5つ(腎臓内科目線で)
①血尿診断アルゴリズムは、一番大事!
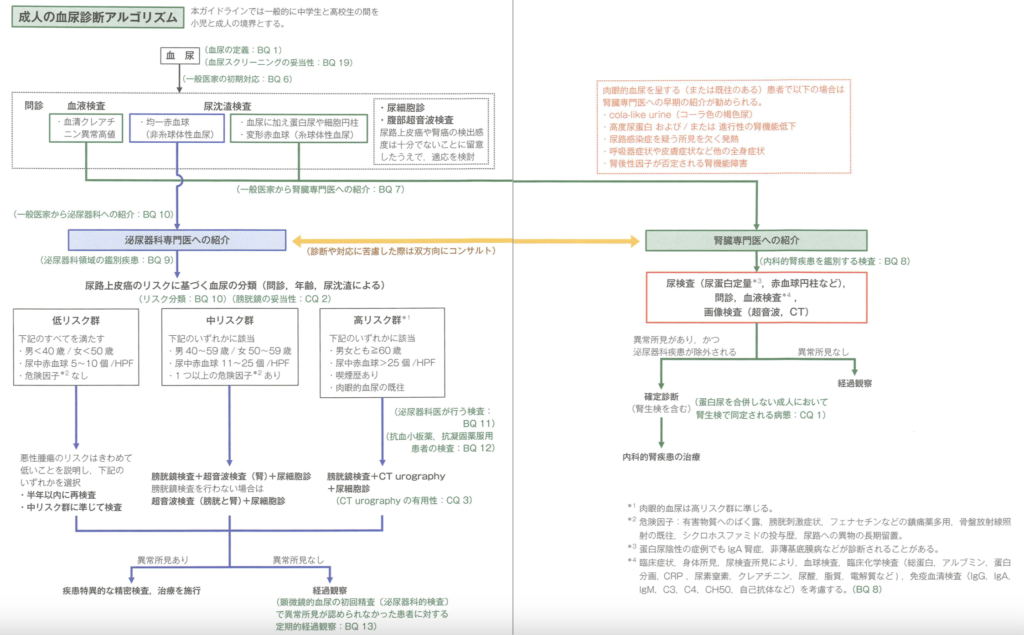

まずは、上記でも触れた、血尿診断アルゴリズムです。
このアルゴリズムに重要なポイントはほぼすべて詰まっています。
どのBQ/CQと対応しているかを図示しているところがいいですね。
腎臓内科への紹介基準が
2013年:「変形赤血球があるか、タンパク尿があるなら腎臓内科へ紹介」
2023年:「変形赤血球があるか、タンパク尿・細胞円柱があるか、腎機能悪化の伴う血尿なら腎臓内科へ紹介」
とアップデートされてます。



普段から外来で血尿を見慣れている人にとっては復習として、そうでない一般内科の方にとっては診療方針として、是非一度チェックしてほしいです。
②血尿単独での腎生検は、「慎重を要する」
腎臓内科的には、ここに関する記載が一番気になっていました。
実は、2013年のガイドラインでは血尿単独での腎生検は「推奨しない」とされていたんです。
引用元;血尿診断ガイドライン2013
ところが、今回のガイドラインでは、「慎重を要する」という書き方に変わっています。
引用元;血尿診断ガイドライン2023
これは、最近の血尿に対する捉え方が変わってきたことも影響しているのかな、と個人的に思います。
もともと、血尿のみでは末期腎不全のリスクではないとされていました。
しかし、血尿が末期腎不全の危険因子であるという報告が出ていることや、(割合は少ないものの)Alport症候群など末期腎不全に至る疾患の可能性があることなどから、それが疑わしい症例(難聴や、家族歴、経時的な腎機能低下など)がある場合は生検をしていいのでは?という意味合いに感じました。



腎臓内科は基本的には無症候性の血尿単独では腎生検はしませんが、腎機能の経過をきちんと外来で見て、必要ならやるっていうスタンスが重要ですね。
③腎炎のスクリーニング検査について、BQ-8で丁寧に記載あり
引用元;血尿診断ガイドライン2023
腎臓内科でも一般内科でも、健診異常などで血尿+タンパク尿(あるいは血尿単体)で紹介を受けることがありま
補体、IgA、IgG、IgM、自己抗体、ASOなどなど、腎炎のスクリーニングって、専攻医1年目の頃とかは何をどこまで出せば良いのか、悩みますよね。
その際に最低限すべき検査・問診について、きっちりまとめてくれていたのがこのBQ8です。
このBQの解説では「何の疾患を疑うから、どの検査を出す」という理由について、レジデントマニュアルばりに細かく書いてくれています。
全部載せたらボリュームが半端ないので載せていません💦ご自身で本編をチェックください!



実臨床で何を出したら良いのか悩むから、ありがたいね〜!
④尿路悪性腫瘍のリスクを3段階で分類
4つめは、血尿で、尿路悪性腫瘍の精査をどこまでするか問題。
BQ10に載っていますが、リスク分類が重要とされています。
引用元:血尿診断ガイドライン2023
今回は、このリスクごとになんの検査をすべきかが、さきほどのフローチャートにまとまっています。
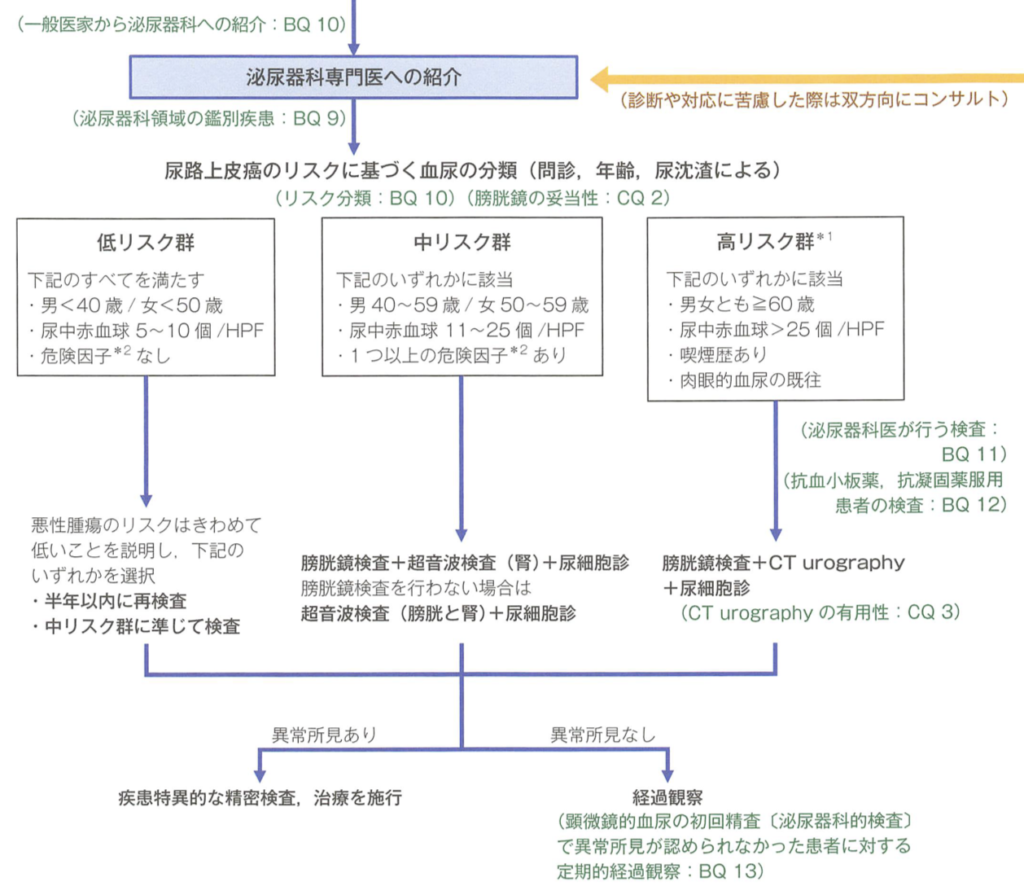

このフローチャート的には非糸球体血尿では全例泌尿器科へコンサルトとなっていますが、解説を読むと、「低リスクであれば泌尿器科へすぐに紹介するのではなく、一般医家が半年後に再検査でもOK」とのことでした。



具体的な記述が増えているのがありがたいですね。
⑤コロナワクチン後の血尿の特徴と、マネージメントについて
最後は、コロナワクチンによる血尿についてです。
ガイドラインによると
★腎生検したらIgA腎症が多い(約7割はIgA腎症の既診断例)
★女性に多い
★遷延する腎障害はごく一部。一過性の血尿で済むことが多い
★2回目のワクチン接種後に多かった
という特徴があったようでした。
いずれにせよ、そこまで焦って治療介入しなくてもいいことが多い、という印象です。



今後どのくらい接種の機会があるかわかりませんが、「IgA腎症の発症/再燃が怖いからコロナワクチンを打たない」というのは神経質すぎるよね、という感覚がわかりました。
まとめ:血尿診断ガイドライン2023、一回は読んでおこう!
血尿診断ガイドラインについて解説しました!
CKDガイドラインと比べて、血尿診断ガイドラインは対象者が泌尿器科の先生寄りなイメージだったので、正直読む前は不安でしたが、実際に読んでみると、薄い本ながら情報が多く読み応えがありました。
腎臓内科や泌尿器科の先生だけでなく、研修医や内科専攻医、一般内科の先生にこそ、是非一読してほしいと感じた一冊でした。
腎臓内科医としてガッツリ外来などしている人には真新しい情報は少なめかもしれませんが、それでも僕は読み直して再認識できることも多かったです。(Alport症候群はきちんと問診することで見逃さないように注意したいですね…)
以上、参考になれば幸いです!
■関連記事
CKDガイドライン2023についてまとめてみました。


ステロイド骨粗鬆症ガイドライン2023もまとめました。


J-OSLER/内科専門医試験対策の記事をまとめています。

















コメント