 専攻医
専攻医KDIGOのAKIガイドライン2026が出たらしい。読まねば。



今回のAKIガイドラインでのトピックが知りたいな。
こんな人のための記事です。
2012年のKDIGO AKIガイドラインから約14年。2026年版のDraftが2026年3月末に発表されました。
今回は、AKIそのものの概念を再定義する、重要な改訂です。
ただし!499ページ・6章の構成と、かなりのボリューム。全部を1人で読むのはかなり大変…
と、心が折れそうな皆さん!
今回の記事では
●特に重要な変更点・トピックに注目し
●「内科医なら知っておきたいポイント」を
●おちばの独断と偏見に即して
●サクッと読める形で
まとめてみようと思います。
明日からの臨床でぜひお役立てください!
※注意!この記事は、KDIGOのDreftを参考に作っています。つまり、最終盤では、細かい修正がされる可能性がありますので、最終版が出たら改めてチェックするようにしましょう!



それでは、行ってみましょう〜!
KDIGO 2026 AKIガイドラインまとめ
変更点①:AKIの定義にバイオマーカーが正式追加
AKIの定義が、変わりました。


2012年版はSCrと尿量のみで定義されていましたが、2026年版では
「機能的基準 Functional criteria」と「構造的基準 Structual criteria」
と定義されました。
SCrが上がる前でもdamage biomarkerが陽性ならAKI診断が成立します(Practice Point 1.1.1)。
また、機能的基準にもシスタチンC(CysC)の変化が正式追加されました(≥1.5×baseline、7日以内)。筋肉量に左右されるSCrの限界を明示的に認めた形です。
実臨床での対応:今すぐ劇的に変わるわけではありませんが、シスタチンC測定のハードルが下がったことは重要です。低栄養・高齢・肝疾患・妊娠などSCrが不正確な症例での活用を推奨されています(Recommendation 1.1.1: 2B)。
変更点②:AKIのステージングの3次元化
2012年の「Stage 1-2-3」から、
C軸(SCr)・U軸(尿量)・B軸(バイオマーカー)
を独立して評価する体系に変わりました。
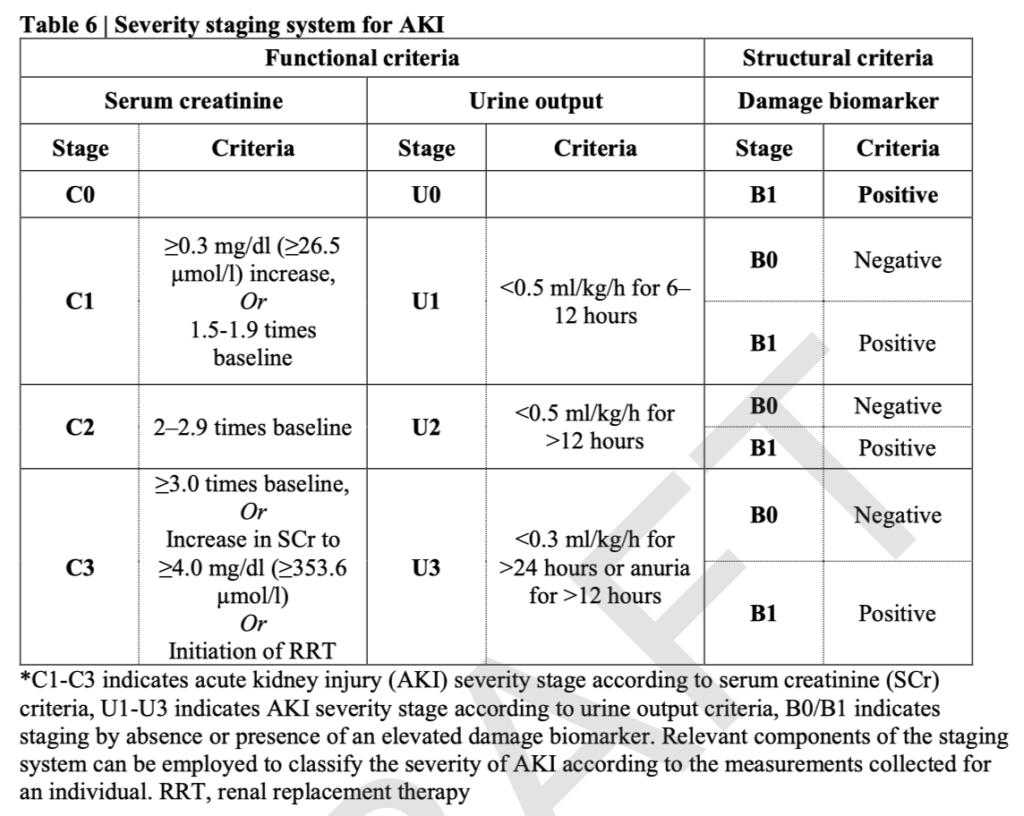

注目すべきはB0/B1の追加。同じC1(軽症)でもB1(バイオマーカー陽性)であれば予後が明確に悪い、というデータが蓄積されてきた結果です。
※腎障害のbiomarkerといえば、日本でよく測定するのは尿中NAGと尿中β2MGですが、本ガイドラインではNAGしか載っていません。海外ではあまりAKIの時にβ2MGとらないのかも。
他のNGALやKIM-1、L-FABPなどは、日本では大学病院くらいでしか取っていない印象ですね…🤔



市中病院でどのように活用されていくかは、今後の課題ですかね・・・
変更点③:薬剤管理の見直し(RASiの扱いが特に重要)
造影剤前・待機的手術前のRASiルーチン中断は推奨しない。(Recommendation 4.9.3.1: 2C、Recommendation 4.10.1: 2B/2D)。
これは、腎臓内科医なら必ず知っておきたいです。
外科の先生の中にはときどき、「待機的な手術の前にRAS阻害薬切っておくね!」と丁寧に止めてくださる方がいますが、腎保護目的でRASiを使っているにもかかわらず、手術前に止めることで長期的な腎・心保護が損なわれるリスクがあるようなので続けるようにするのがよいとのこと。



とくに腎臓内科医なら、IgA腎症に対する扁桃摘出を依頼するとき、RAS阻害薬を切るかどうか訊かれることがあります。このガイドラインに則るなら、基本的にはRAS阻害薬は続ける形でお返事しましょう〜
また、シックデイ対応(急性疾患時の一時中断)は新たに明文化されました(Recommendation 4.11.1: 2D)。下痢・嘔吐など脱水リスクのある急性疾患時のRASi・NSAID・SGLT2i一時中断を提案し、かつ再開計画をカルテに明記することを推奨しています。「やめたまま忘れる」への対策です。
造影剤予防については、0.9%生食による水分補給が標準推奨(Recommendation 4.9.2.1: 1B)。重炭酸、N-アセチルシステイン、フロセミドは有効性なしとして否定されています。(最近では、すでにこれらのエビデンスが乏しいことは浸透してきている印象ですね。)
変更点④:退院後フォローの強化とAKD概念の整理
AKD(Acute Kidney Disease)の定義と解像度が大幅に改善されました。
AKDとは、AKIからCKDへの移行期を指す言葉で、AKIの約3倍多く見られる重要概念です。
小児および成人において、3ヶ月以内に発生した腎機能または腎構造の異常を指す概念とされています。
具体的には、以下のような感じです。
AKD:以下の機能的または構造的基準のいずれか1つ以上を満たす状態と定義されています。
機能的基準:
- 機能的基準によるAKI(急性腎障害)を満たす
- GFR(糸球体ろ過量)が 60 ml/min/1.73m² 未満に低下(※2歳未満の小児には適用されません)
- GFRがベースラインから 35 ml/min/1.73m² 以上低下
- 血清クレアチニンがベースラインから 50% を超えて増加
構造的基準:
- 構造的基準(バイオマーカー等)によるAKIを満たす
- 腎損傷のマーカー(アルブミン尿、血尿、白血球尿などが一般的)が認められる
- AKIを包括する幅広い概念: AKDはAKIを含みますが、GFRの低下が小さすぎたり遅すぎたりして「AKIの診断基準は満たさないものの、医療の介入が必要な腎機能・構造の異常」も幅広く含みます。
- 2つのタイプに分けられる: AKIを発症した後に腎機能が完全には回復せず移行する「AKIに続くAKD」と、AKIの基準を満たさずに発症する「AKIを伴わないAKD」があり、これらは原因や管理方法が異なるため区別すべきとされています。
- 特にAKIを伴わないAKDは、外来など地域医療の場で発見されることが多いとされています。
- 予後への影響: AKIを伴わないAKDであっても、死亡、腎代替療法(透析など)の必要性、および新たなCKD(慢性腎臓病)の発症といった有害な転帰のリスクが高まることが分かっています。
- CKDとの関係: AKDが3ヶ月以内に解消しなかった場合、その後はCKD(慢性腎臓病)の基準を満たすことになります。



AKIとCKDのあいだみたいな概念ですね。
また、AKI後の標準フォローアップ(Recommendation 6.1.1: 1B)も言及されてます。
- 退院時:サマリにAKIエピソード・解消状況・薬剤管理・フォロー計画を明記
- 退院後3ヶ月:eGFR・UAC(尿中アルブミン)再評価、CKD移行確認(Practice Point 6.3.1)
- RASi:禁忌がなければ再開推奨(Recommendation 6.2.1: 1B)
- SGLT2i・GLP-1 RA・MRAの再開適応評価も明示(Practice Point 6.2.1)
完全寛解の定義が数値化されたことも重要です(SCr or CysC <1.2×baseline)。
これにより外来での判断が標準化されます。



AKDは、丁寧なフォローアップが重要なんですね。気をつけなきゃ。
変更点⑤:RRTはdeferred(待機的)開始が原則
「早期RRTが良いか待機的RRTが良いか」への答えが明確化されました。
Deferred strategy(代謝的合併症が出てから開始)を推奨(Recommendation 5.1.1: 1C)
たとえばアシドーシス(pH<7.2)の場合、まずは重炭酸ナトリウムで粘るとされています。(Recommendation 3.1.3:2C)



日本国内では早期導入は少ない印象で、薬剤治療をしていても浮腫・貧血・電解質のコントロールがつかなくなったりしたときにやっと導入となることが多い印象。また、どれだけ無症状でもCrが8を超えるほどであれば急激な症状悪化のリスクも考慮し導入とすることが多いです。(腎機能障害の身体障害者1級の基準はCr8以上です)
まとめ
ガイドラインの大部分は「わかってはいたけれど整理された」内容です。
実臨床ですぐに変えるべきことは3つに絞れます。
- 造影・手術前のRASiルーチン中断をやめる:慣習として続けている施設は見直しを。ただし個別判断は必要。
- AKI退院後3ヶ月フォローを仕組み化する:指示だけでは漏れる。外来予約・アラートの設定まで。
- CysC測定の適応を広げる:SCrが不正確な状況でのCysC利用を積極化する。
いろいろと細かい内容が書かれていましたので、特に腎臓内科の先生は、是非ご自身の目でRecommendationだけでも読んでみるのがオススメです!acute PDとか、透析のやめどきの指標となる具体的な尿量、CHDFではクエン酸が第一選択など、いろいろと書かれていましたよ!
皆さんの気になったポイントがあればコメントで教えてもらえたら嬉しいです!
情報源:KDIGO 2026 Clinical Practice Guideline for Acute Kidney Injury (AKI) and Acute Kidney Disease (AKD). Public Review Draft, March 2026. ※最終版で変更される可能性があります。
※このまとめはClaudeに手伝ってもらいながら作りました
■こんな記事も書いています




■おすすめの本
AIを使いこなせる医師になりたいですよね〜
長澤先生の新しい書籍が出ますのでぜひ!
大塚先生のAIの本も大人気ですよね〜!最新の入門3、ベストセラーになっているので手に入れておきましょう!










コメント