 研修医
研修医糖尿病の患者さん、eGFRが50台で安定してるけど、蛋白尿でてる…しばらく様子見でいいのか…?それとも何か追加でできることあるのかな?



糖尿病内科の研修があるから、糖尿病性腎臓病の管理について勉強したいな。日本でのガイドラインより最新の知見を知っておきたいな。
こんな方に向けた記事です。
今回は、ADAの糖尿病性腎臓病のReview (Standards of Care in Diabetes 2026のSection 11(Chronic Kidney Disease and Risk Management))をもとに、糖尿病合併CKDの管理を整理してみます。
KDIGOや日本のガイドラインにも反映されるであろう内容がてんこ盛りなので、乞うご期待!
特に「2025年版から何が変わったか」に着目しながら解説しますね。



腎臓内科医目線でポイントを絞って解説しますね!
はじめに:腎臓内科医に紹介されてくる糖尿病患者さんの「あるある」
腎臓内科外来に糖尿病合併CKDの患者さんが紹介されてくるとき、こういうケースが多いです。
- eGFRはずっと測ってたけど、UACRは一度も測ってなかった
- SGLT2阻害薬を処方したいけど、eGFRが低くて躊躇していた
- RAS阻害薬を始めたらCrが少し上がったので、すぐ中止していた
- フィネレノンという薬の存在を知らなかった
こういった症例は、今のガイドラインからすると、もう一歩踏み込めたケースです。
糖尿病患者の20〜40%にCKDが合併し、CKDがあると心血管イベントのリスクが著明に上がります。
「腎臓が悪いだけ」じゃなく「心臓も危ない」問題なので、早期から積極的に介入する価値があります。
▌スクリーニング:eGFRとUACRを必ずセットで
推奨11.1aとして、1型糖尿病は罹病5年以上から、2型糖尿病は治療内容にかかわらず診断時から、eGFRとスポット尿UACRを少なくとも年1回評価することが推奨されています(グレードB)。
ここで大事なのは「eGFRだけじゃダメ」という点。eGFRが正常でもUACRが高ければCKDです。逆に、UACRが正常でもeGFRが低ければCKD。2つをセットで見て初めてリスクが見えてきます。
原文にはこう書かれています。「測定にはスポット尿でのUACRが推奨されます。アルブミン単独(クレアチニン補正なし)の測定は水和状態に左右されやすく、最終的にはUACRでの確認が必要になるため、最初からUACRを測るほうが合理的です。」
外来で「じゃあ尿を持ってきてください」と言うだけで測れるので、ぜひルーティンに組み込んでほしいです。
また、UACRは生物学的変動が**>20%**あるため、「1回高かったからCKD確定」とはしないこと。3〜6ヶ月以内に3回測って2回以上異常があれば確定、というのが正式な診断基準です。これは意外と知られていないポイントです。



日本ではUACRは2026年春の時点でDMがあれば取っても保険適応だよ!(非DMだと切られるので尿蛋白クレアチニン比にしましょう)
治療の全体像:まずは大枠をおさえる
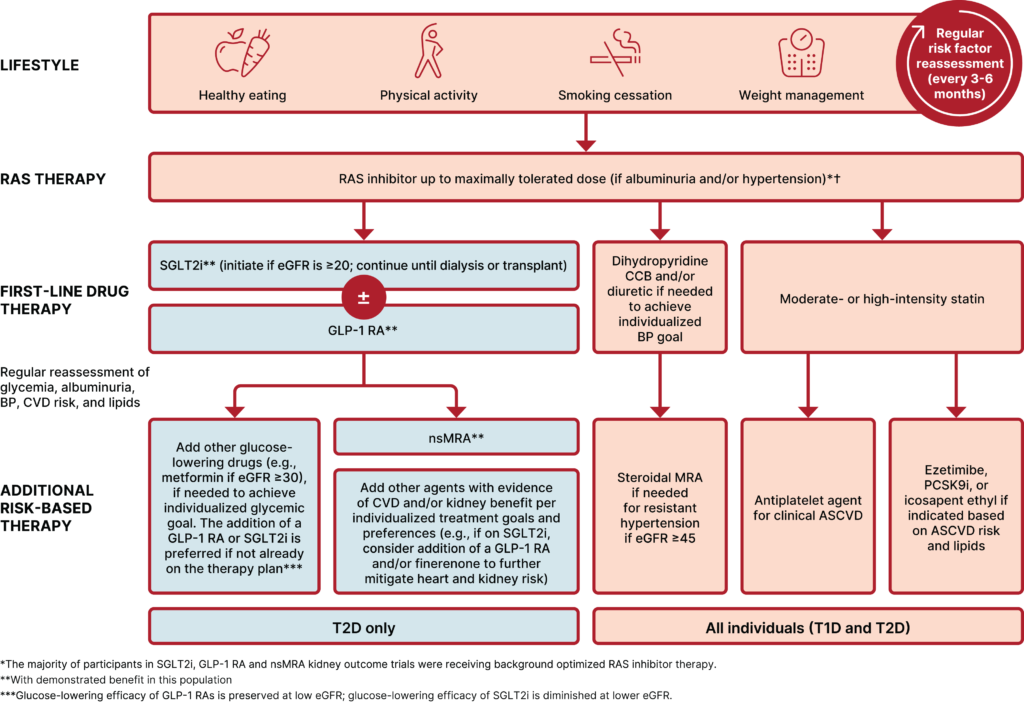

治療の骨格はこうなっています(Figure 11.2より)。
ライフスタイル介入 → RAS阻害薬(最大忍容量)→ SGLT2阻害薬 ± GLP-1 RA → フィネレノン追加
全体を通じて言えるのは、「すべての試験はRAS阻害薬を背景療法として実施されている」という点。
つまり、SGLT2阻害薬もGLP-1 RAもフィネレノンも、RAS阻害薬の上に乗っかるものです。「ARBを処方したから終わり」ではなく、そこからが始まりです。
それぞれを見ていきます。
①血圧管理:2026年版で目標が少し厳しくなった
推奨11.5が2026年版で更新されています。
従来の「<130/80 mmHg」に加えて、新たに
「収縮期血圧<120 mmHgも、個々の予測されるリスクと利益に基づいて考慮すべき」
という記述が加わりました。
これはBPROAD試験(2025年、NEJM掲載)の結果を受けたもので、糖尿病+高心血管リスク患者12,821人を対象に、収縮期血圧≤120 vs ≤140を比較したところ、強化群で心血管イベント(脳梗塞・心筋梗塞・心不全・心血管死の複合)が21%低下しました。また、新規アルブミン尿も強化群で有意に少なかったとのこと。
ただし同試験では、拡張期血圧が70 mmHg未満になると逆に良くないという観察研究のデータもあり、「すべての患者に<120を目指せ」というわけではありません。特に高齢者やフレイルのある患者では慎重に。
「血圧<130/80を目指しつつ、さらに下げられそうな患者は積極的に」というイメージです。
②蛋白尿陽性DKDに対するRAS阻害薬:「Crが少し上がっても中止しないで」
推奨11.6a〜dが該当します。
UACR ≥30 mg/gの場合はACEiまたはARBを推奨(グレードB)、UACR ≥300 mg/gまたはeGFR <60の場合は最大忍容量まで増量して強く推奨(グレードA)。
現場でよく見るのが「Crが少し上がったからすぐ中止」という対応。これについて原文では、ACCORD BP試験のデータを引用しながら「Cr上昇が30%以内で、体液量減少のサインがなければRAS阻害薬を継続すること(グレードA)。」としています。
さらに2026年版ではこの点が強調されており、「SGLT2阻害薬やGLP-1 RA開始時にも同様のCr上昇が見られるが、これは糸球体内圧低下による血行動態的変化であり、中止すべきではない」という記載が追加されています。腎保護のための正常反応なので、慌てなくて大丈夫です。
一方で、「正常血圧・正常UACR・正常eGFRの患者に一次予防としてRAS阻害薬を使う必要はない(グレードA)」も明確に示されています。



一昔前は、DMがある時点でRAS阻害薬が優先されていたけど、今はそんなことないんだね〜
③SGLT2阻害薬:「eGFR <20でも継続できる」が2026年の新ポイント
推奨11.7aと11.11aです。ここが今回の2026年版の大きな変更点の一つ。
従来:「eGFR ≥20で推奨」
2026年版:「eGFR ≥20で開始し、透析開始まで継続可能(グレードA)。さらにeGFR <20でも継続して腎保護・心血管保護目的に使用可能(グレードB/C)」
つまり、eGFR 20未満になっても中止しなくていい、という方向性が打ち出されました。DAPA-CKD試験のpost hoc解析でG4 CKD(eGFR 15-29)でも有効性が示されていること、EMPA-KIDNEY試験でeGFR 20以上での有効性が確認されていることが根拠です。
「血糖が下がらないからSGLT2阻害薬は無意味」という考え方は完全に過去のものです。今は腎保護・心保護目的で使う薬です。eGFRが下がっても、透析を始めるその日まで使い続けることが推奨されています。
④GLP-1 RA:FLOW試験の結果が2026年版に反映
推奨11.7bです。
「2型糖尿病合併CKDに対して、この集団での有効性が示されているGLP-1 RAが推奨(グレードA)」は変わりませんが、2026年版にはFLOW試験(セマグルチド vs プラセボ、3,533人)の詳細な記載が加わっています。
結果は「主要腎イベント(eGFR 50%超低下・透析・移植・腎死・心血管死)のHRが0.76(24%低下)」。ちなみに心血管死を除いた腎特異的イベントだけでも21%の低下。
ただし原文では正直に書いています。「セマグルチド群はHbA1c・血圧・体重がすべて改善したため、腎保護が血糖・血圧・体重改善を介したものか、独立した効果があるのかはまだ不明」と。これは科学的に誠実な記載だと思います。
なお、透析患者に対してGLP-1 RAを使用可能とする**推奨11.11b(新設、グレードC)**も加わりました。腎依存性のないGLP-1 RA(エキセナチドとリキセナチドは除く)であれば、透析患者でも心血管リスク・死亡率低減目的で使える、というものです。



GLP-1RAの適応がどんどん広がっているね!高齢者や痩せの患者さんには注意が必要だけど、肥満の方や心血管リスクの高い患者にはよさそう!


⑤フィネレノン:推奨グレードがBからAに格上げ【2026年の変更点】
推奨11.8です。ここが2026年版の注目ポイント。
2025年版:eGFR ≥25かつアルブミン尿ありでフィネレノン推奨(グレードA)
2026年版:eGFR ≥25かつアルブミン尿ありでフィネレノン推奨+カリウムのモニタリングを開始1ヶ月後に行うこと(グレードA)
が明記されています。
さらに重要な新推奨が追加されています。
⑥SGLT2阻害薬+フィネレノンの同時開始【2026年の完全新設推奨】
推奨11.9、2026年版に新たに追加されました。
「2型糖尿病+CKD(eGFR 30-90、UACR ≥100 mg/g)でRAS阻害薬使用中の患者に対して、SGLT2阻害薬とフィネレノンの同時開始を考慮可能(グレードB)」
根拠はCONFIDENCE試験(2025年、NEJM掲載)。
フィネレノン単独群・エンパグリフロジン単独群・併用群の3群を比較したところ、180日時点でのUACR低下率が:
- エンパグリフロジン単独:約33%低下
- フィネレノン単独:約35%低下
- 併用群:約52%低下(単剤に比べて約30%追加の低下)
従来は「フィネレノンはRAS阻害薬の上乗せ」という位置づけでしたが、SGLT2阻害薬と組み合わせることでさらなる相乗効果があることが示されました。
「どっちを先に処方するか」悩んでいた方も多いと思いますが、「両方同時に始めていい」という新しい選択肢が加わったわけです。



心不全に対しても、「心保護薬どれを先に始めるか問題」が勃発していたけど、DKDの患者さんにおいても みんな悩んでいたんだね。SGLT2iとMRAの併用はKコントロールがよくなるという意味でもアリかも!
⑦アルブミン尿を治療ターゲットとして追う
推奨11.2として、
UACR ≥300 mg/gのCKDでは「アルブミン尿を30%以上低下させること」がCKD進行抑制の目標とされています(グレードB)。
UACRは「スクリーニングの指標」だけでなく、治療反応性を見る指標でもあります。SGLT2阻害薬もフィネレノンも、その腎保護効果の多くはアルブミン尿低下を介していることがメディエーション解析で示されています。
HbA1cや血圧と同じ感覚で、定期的にUACRを追ってください。
⑧タンパク質摂取:「極端な制限」は不要
推奨11.3。保存期(透析でない)のG3以上のCKDでは0.8 g/kg/日(一般集団と同様)が推奨(グレードA)。
さらに0.8 g/kg/日以下に制限することは推奨されないとも書かれています。
透析患者では逆に1.0〜1.2 g/kg/日を考慮(グレードB)。
「腎臓が悪いから肉を食べてはいけない」と思っている患者さんにはこの辺りをしっかり伝えてあげてほしいですね。
⑨いつ腎臓内科に紹介するか
推奨11.12a・bです。
- UACR・eGFRが「持続的に」悪化している、またはeGFR <30 → 紹介(グレードA)
- 腎疾患の原因が不明、管理が難しい場合 → 紹介(グレードB)
「難しい管理」とは原文に具体的に書かれていて、「貧血・二次性副甲状腺機能亢進症・良好な血圧管理にもかかわらず著明なアルブミン尿増加・代謝性骨疾患・治療抵抗性高血圧・電解質異常」などです。
eGFR 30を切ったら、というのが目安ですが、それより前でも急速進行例や糖尿病性腎症と言い切れない特徴がある場合(活動性尿沈渣・急速なeGFR低下・網膜症のない1型糖尿病など)は早めに相談してください。



紹介はお気軽にどうぞ!
※この辺の話は、TT先生の新書にも詳しく書かれています!
▌2026年版のまとめ:何が変わった?
| 項目 | 2025年版 | 2026年版 |
|---|---|---|
| 血圧目標 | <130/80 mmHg | <130/80 + SBP <120を個別に考慮(BPROAD試験) |
| SGLT2阻害薬 | eGFR ≥20で推奨 | eGFR ≥20で開始、透析まで継続可。eGFR <20でも継続可(新推奨11.11a) |
| フィネレノン | eGFR ≥25で推奨(グレードA) | 変わらずグレードA + K開始1ヶ月後モニタリング明記 |
| SGLT2 + フィネレノン | 記載なし | 同時開始を考慮可(推奨11.9、CONFIDENCE試験) |
| 透析患者へのGLP-1 RA | 限定的な記載 | 使用可能(推奨11.11b) |
| Cr上昇時の対応 | RAS阻害薬は30%以内で継続 | SGLT2阻害薬・GLP-1 RAのCr上昇も中止不要と明記 |
糖尿病合併CKDの管理は年々アップデートされています。今の「当たり前」が数年後には古くなっていることもある領域なので、こういうガイドラインの変化を追い続けることが大事だと思っています。



ちょっとでも参考になれば嬉しいです。
参考文献 American Diabetes Association Professional Practice Committee for Diabetes. 11. Chronic kidney disease and risk management: Standards of Care in Diabetes—2026. Diabetes Care. 2026;49(Suppl. 1):S246–S260. DOI: 10.2337/dc26-S011
■おすすめの本
透析患者の糖尿病治療については、去年治療ガイドが出ていますね!
腎臓・透析医の先生、糖尿病内科の先生は必読です!
■関連記事














コメント