 専攻医
専攻医消化器内科医ではないけど、NASH/NAFLDについて知っておくべきことはあるかな?



一般内科外来でフォローアップしている脂肪肝の患者さん、エコー以外に定期検査で何しておけばよいのかな。
こんな人のための記事です。
慢性の肝疾患といえば、B型肝炎やC型肝炎などウイルス性肝疾患が減っている一方で、NASH/NAFLDは疾患頻度は年々増加傾向とされています。
最近では、2023年の日本肝臓学会総会で、「ALT>30でかかりつけ医に紹介を!」と啓蒙された「奈良宣言」は去年話題になりました。
消化器内科ではない医師にとっても肝疾患の患者を診療する機会は多く、「疑ったときにどうアクションするか」「いつ消化器内科医に相談すべきか」など悩むことが少なくありません。
とはいえ、ガイドラインを読む時間がない・・・
そんな忙しい方に向けて、今回は、奈良宣言(2023年)やNAFLD/NASHガイドライン2020を読んでざっくりとまとめてみました!



専門的なところはあえて深めすぎず、一般内科として最低限、知っておく必要があるポイントをまとめてみました。
意外な発見も多く、消化器内科ではなくても、一般内科での診療にかならず役に立つ内容です。
専攻医の皆さんは、J-OSLERのレポートにも使えるかも🤔
ぜひ最後までご一読ください!
前提:奈良宣言(2023)とは?
奈良宣言:ALT>30でかかりつけ受診を提言


まず、イントロで紹介した奈良宣言について。
奈良で開催された、第59回(2023年6月)日本肝臓学会総会において、慢性肝臓病(Chronic Liver Disease:CLD)の患者が増加傾向であるとしたうえで、「ALT>30になったらかかりつけ医を受診しましょう」と提言されました。
ちなみに慢性肝臓病(CLD)の定義とは、こんな感じです。
慢性肝臓病の英語のChronic(慢性)+Liver(肝臓)+Disease(病気)の頭文字であり、肝炎ウイルスや脂肪肝、アルコール、免疫異常等の何らかを原因として肝臓が長期にわたり炎症とその修復機転で起こる線維化によって肝臓が持続的な障害を生じている状態を指します。病態進行により肝硬変や肝がんの成因となります。
第59回日本肝臓学会総会ホームページより



腎臓分野において、しばらく前に「慢性腎不全」という言葉から「慢性腎臓病」という言葉にかわったように、今後は「慢性肝臓病」という言葉を使っていくべきなのかもしれませんね。
ALT>30で紹介された医師がすべき診療は?
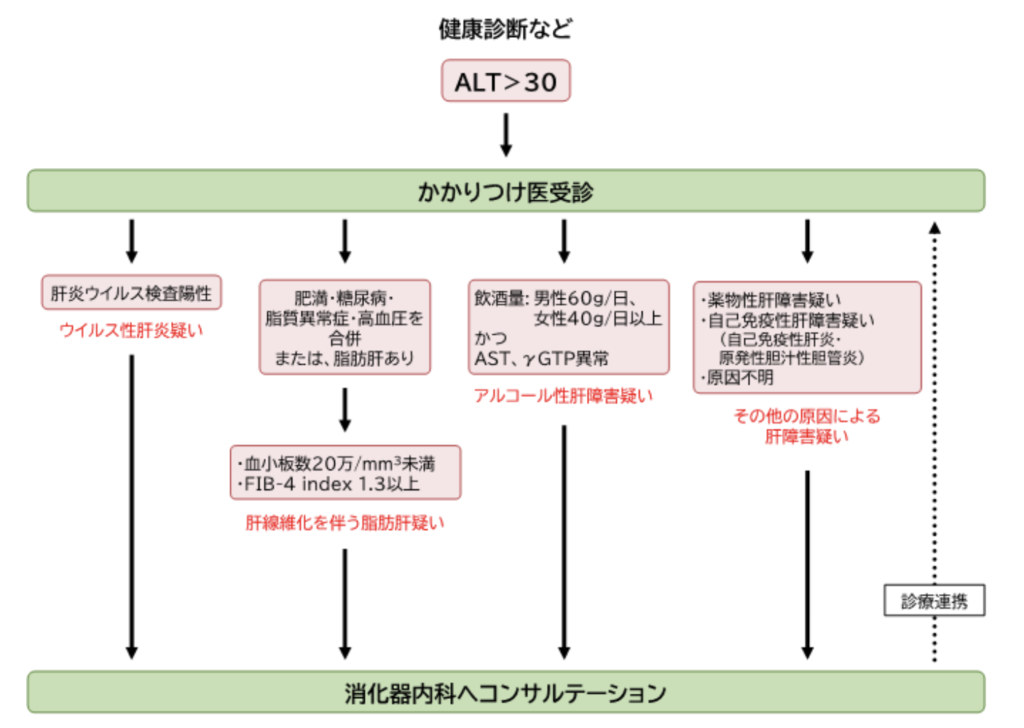

奈良宣言では、かかりつけ医に紹介後、どのような場合に消化器内科医に相談するべきかまでフローチャートにまとめてくれています。
とてもありがたいですね。
とはいえ、
●高齢で消化器内科に受診するのが難しい方
●他の病院の消化器内科で診療を受けている患者さん
などが緊急で入院となった場合などに薬をどう調整するか、何を検査していくか悩ましいですよね。
そこで、NASH/NAFLDガイドラインを読んでいきましょう!
NASH/NAFLDガイドラインの5つのポイント
①NAFLDと定義する飲酒量の上限は?
まず、NAFLDと診断するために必要な飲酒量はいくらかご存知でしょうか?



お酒を飲んでいたらアルコール性、そうでなければ非アルコール性じゃないの?
実は、アルコールの摂取が少量ならば、アルコール性肝硬変とは言えません。
具体的には
●男性:アルコール30g/日 以下
●女性:アルコール20g/日 以下
の摂取量と定義されています。
…と言われても、アルコールのグラムだけで表示されるとイメージしにくいかもしれないので、表を作ってみました。
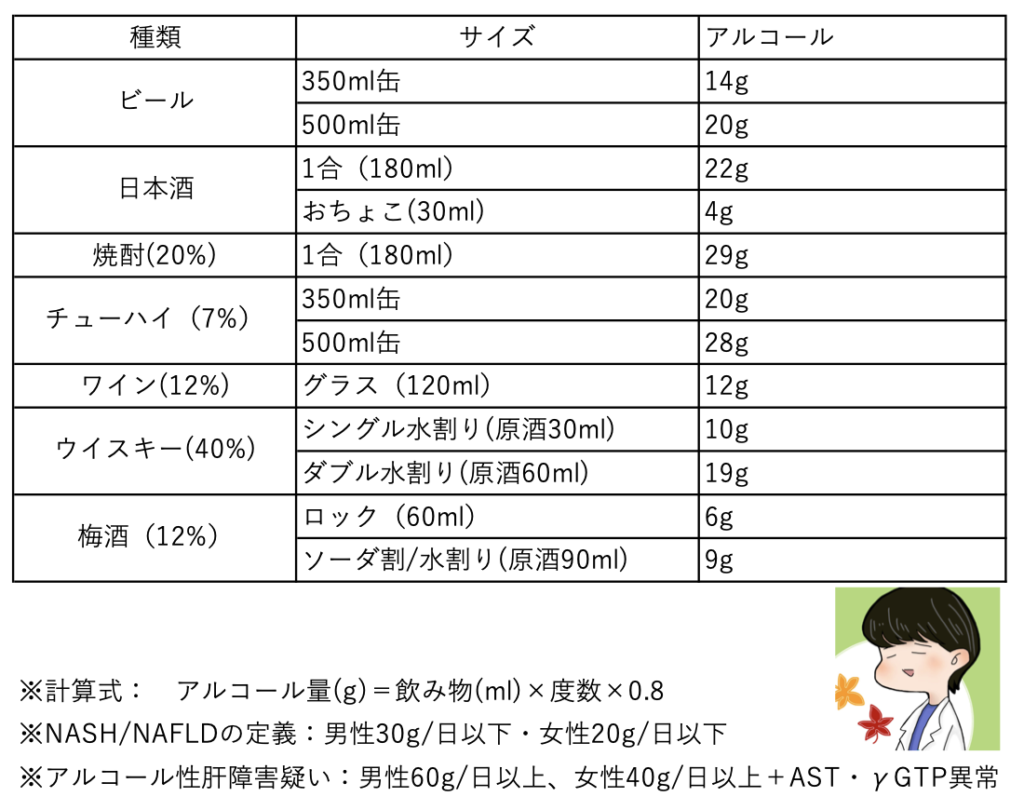

たとえば、ビール350ml缶が1本でアルコール14gなので、ビール350ml 2本以下なら、定義上はアルコール性肝硬変ではなくNASH/NAFLDとなります。
地味に大切なので、アルコール換算表はメモアプリなどに入れていつでも見れるようにしておくのがオススメです。
NAFLDと定義される飲酒量=男性30g/日以下・女性20g/日以下
②NASH/NAFLDスクリーニング:適応は?
2つめのポイントは、スクリーニングがどのような人に対して、どんなふうに行うのか?という点です。
これにはフローチャートが非常に参考になります。
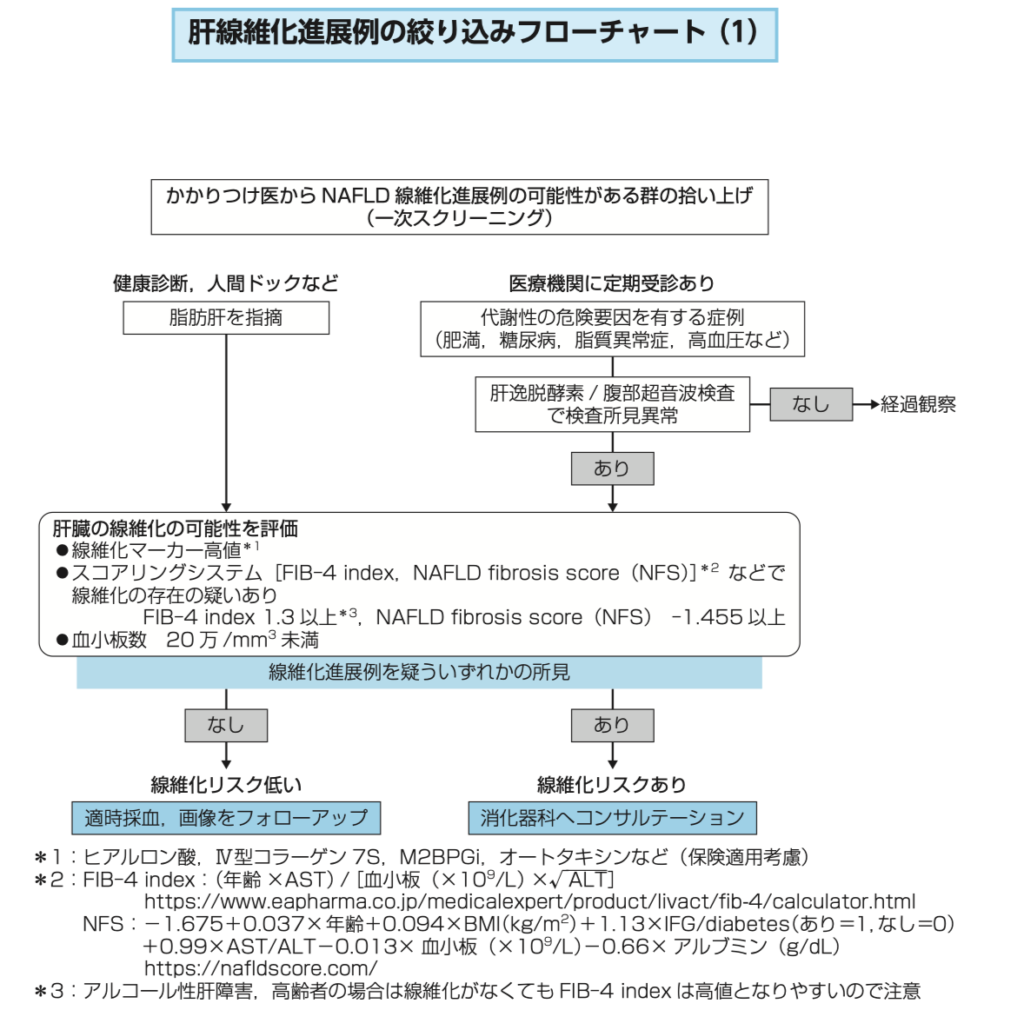

肥満・2型糖尿病・脂質異常症・高血圧など代謝性の危険要因がある場合、採血(AST、ALT、血小板)や腹部エコーで検査をします。
そこで異常があれば肝線維化の評価を行います。



CKDについての言及はガイドラインでありませんでしたが、腎臓内科に来られる方は高確率で上記のいずれかの疾患が合併しているので、採血に加えて腹部エコーをしておくべき人が多そうですね。
また、上記の疾患が指摘されていなくても、脂肪肝が指摘されていたらその時点で肝線維化の評価に進みます。
肥満・2型糖尿病・脂質異常症・高血圧など代謝性の危険要因あり
→採血(AST、ALT、血小板)や腹部エコーで検査
③肝線維化の可能性の評価→消化器内科コンサルを検討
3つめは、肝線維化の可能性の評価方法と、消化器内科コンサルの適応についてです。
②でNASH/NAFLDの肝線維化の評価対象となったら
以下の項目を計算し評価します。


線維化リスクが低い場合は、採血と画像を定期的にフォローアップするでよいようです。
FIB4-indexもNFSも、年齢、AST、ALT、血小板(NFSならアルブミンも)で計算できるので、ルーチン採血でほぼ計算に必要な数値は出ます。
計算は複雑ですが、ググれば計算を勝手にしてくれるページがあります。
みんな大好きなHOKUTOやMDCalcなどの医療支援アプリでも計算できます。
一応ググる時間も惜しい方に向けて、一例として以下に計算できるページを乗せておきますね。
ここで悩ましいポイントとしては、FIB4-indexやNFSはともかく、肝線維化マーカー(ヒアルロン酸、Ⅳ型コラーゲンetc)まで全員に取るべきなのか?それぞれの項目の使い分けはどうするか?という点です。
肝線維化マーカーの保険点数(実施料)は
・ヒアルロン酸:179点(=1790円)
・Ⅳ型コラーゲン:148点(=1480円)
・M2BPGi:194点(=1940円)
・オートタキシン:194点(=1940円)
となっています。そこそこな値段なんですよね。
個人的には全例に取る必要はなく、FIB4-indexやNFSを計算して微妙な数値だった方など判断に迷う方について、一部提出すれば良いんじゃないかなと思いますが、どうでしょうか。



消化器内科の先生がどうやって使い分けているか、ご存知でしたらコメントいただけたら嬉しいです!
肝線維化の可能性を、①肝線維化マーカー、②FIB4-indexやNFS、③血小板数でチェック
→消化器内科コンサルを検討
④NAFLD/NASHに対して有用な薬剤は?
4つめは、NAFLDの診断後についてです。
これは、治療フローチャートにまとまっています。
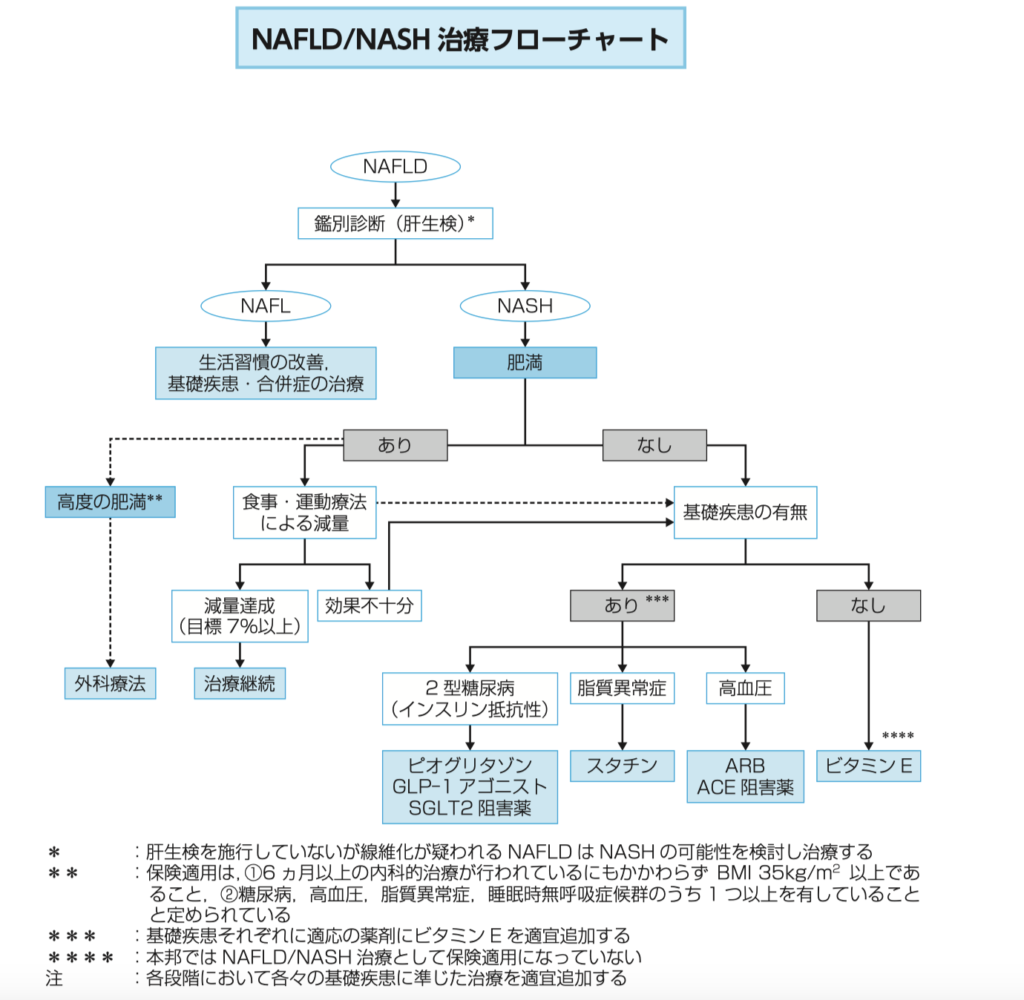

エビデンスは様々ですが、
2型DMがある場合:ピオグリタゾン、GLP-1アゴニスト、SGLT2i
脂質異常症がある場合:スタチン
高血圧がある場合:ACEi/ARB
どの患者においても:ビタミンE
が有用とされています。
意外だった点としては、
・ビグアナイドはNAFLD/NASHへのエビデンスが乏しい
・ピオグリタゾンがエビデンスレベルが高い
・ACEi/ARBは線維化改善の可能性があること
などです。
ビグアナイド(メトホルミンetc)といえば、肥満の方のインスリン抵抗性の改善に効果があるイメージなので、NASHやNAFLDの方にも効きそうな印象でした。
一方で、ピオグリタゾン(アクトス®など)は、心不全を起こすことが知られており使いづらい印象です。使いかたを再考しても良いかもしれません。CKD患者で積極的に使いたくはないですが…
また、CKDにおいてACEi/ARBはよく使う薬剤ですが、NASH/NAFLDの方においても効くイメージはありませんでした。これは、肝臓の星細胞にアンジオテンシンⅡ受容体があって、アンジオテンシンが結合することで炎症や線維化が起きてしまうみたいで、それをRAS阻害薬が防いでくれる、というメカニズムだそうです。へ〜。
2020年のガイドラインなのでARNIについての記載はありませんでしたが、バルサルタンの成分が入っているので効きそうな気がします。今後の情報に期待ですね。
2型DM:ピオグリタゾン、GLP-1アゴニスト、SGLT2i
脂質異常症:スタチン
高血圧:ACEi/ARB
どの患者においても:ビタミンE
がNAFLD/NASHにエビデンスあり
⑤NAFLD/NASHは心血管イベントや他臓器癌のリスクあり
最後に、他臓器との関連についてです。
脳・心血管リスクの絞り込みについては以下のようなフローチャートになっています。
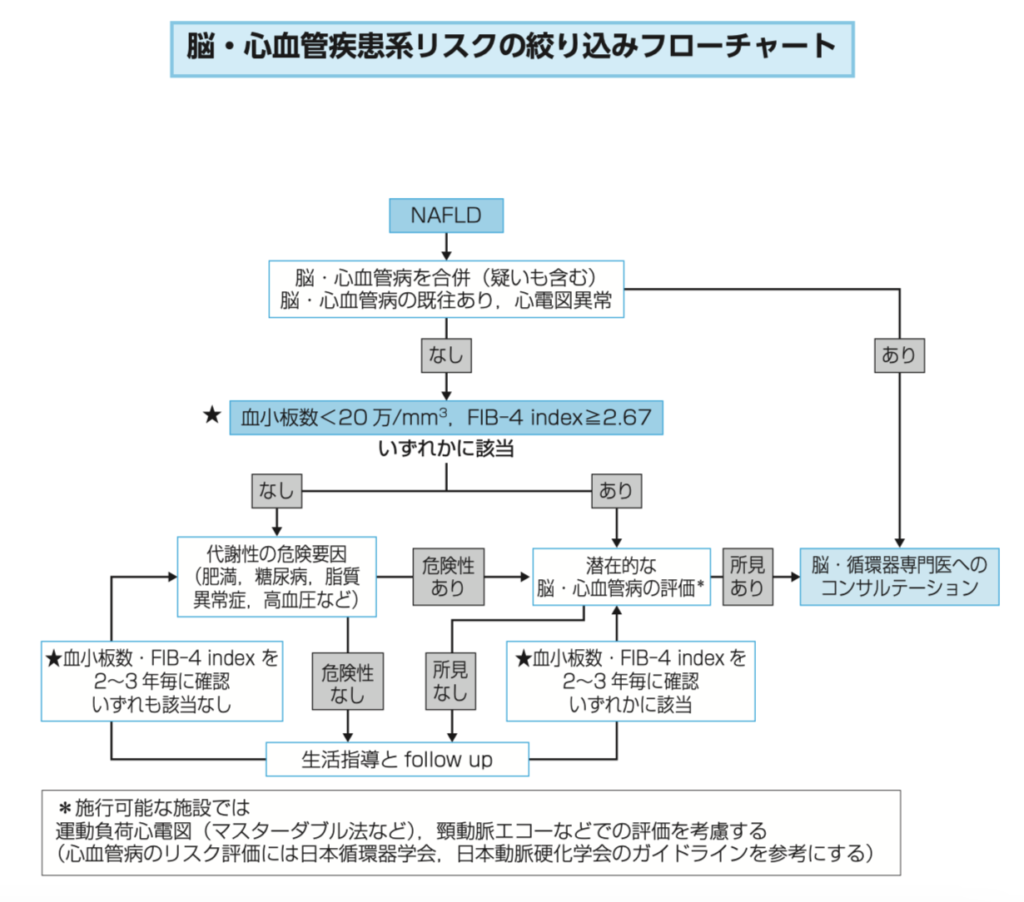

NAFLD/NASHの患者は、肝疾患のみならず、心血管疾患や脳血管疾患のリスクも上昇するため、運動負荷心電図や頸動脈エコーなどを検討すべきだそうです。
CKD患者ではほぼルーチンで教育入院の際にエコーや心電図などを撮影しますが、NASH/NAFLD患者においては、血小板数とFIB4-indexをみてこれらの検査をするかどうか検討する必要があるんですね。



NASH/NAFLD患者はFIB4-indexの計算が必須ですね。
NASH/NAFLDの患者は、FIB4-indexや血小板数をみて心・脳血管のスクリーニングをおこなう!
まとめ
奈良宣言とNASH/NAFLDのガイドライン2020について簡単にまとめてみました!
内科医をしている以上、脂肪肝やNASH、NAFLDなど慢性肝臓病の患者の診療は避けられません。
ガイドラインの知識を身につけ、自信を持って診療を続けていけると良いですね😊
■おすすめ本2つ
ホスピタリストのための内科診療フローチャート第3版
他の診療科のことをアップデートしていくのにもってこいの1冊です。
動脈硬化性疾患予防ガイドライン2022
動脈硬化性疾患のスクリーニングや薬物治療など、内科(特に腎臓内科としては)絶対に抑えておきたい1冊です。
■関連記事
ガイドラインの要点をまとめています。

















コメント