 専攻医
専攻医自分が外来で出す薬で患者さんの腎機能が悪くなっちゃうのはなるべく避けたいな



でも、薬剤なんて星の数ほどあるから、どの薬が悪いかなんてイメージがわかないな
こんな人のための記事です。
採血検査で腎機能が急に悪くなっていたときほど、嫌なものはないですよね。
●鑑別が多い・・・
●鑑別のために必要な検査も多いが、どこまで検査したらいいか分からない・・・
●かといって中途半端な状態にしていたら、最悪取り返しのつかないレベルまで腎障害が進む・・・
特に、医原性、薬剤性の腎障害は、外来主治医にとってショックが大きいはず。
せっかく治療のために入れていた薬が、腎予後を悪くしてしまうのですからね💦
そこで、腎臓内科として働いている僕が、救急外来や内科外来でよく出会う薬剤性のAKI、それも「知っているだけで防げる、ありがちだけど見落とされがちな症例」に限定して、シリーズとしてまとめてみました。
・救急外来で急性腎障害を診療する可能性がある研修医
・腎機能低下の紹介が来る可能性がある一般内科/総合内科外来をする内科専攻医
・腎臓内科に興味がある人
ちなみに、腎機能低下を起こす薬剤としてあまりに有名な、NSAIDs、抗がん剤、抗菌薬などはよく知っていると思います。このシリーズでは、「見落とされがち」な薬についてまとめているので、これらの薬はあえて外してます。



簡単な内容なので、気楽に読んでいただけたら嬉しいです!
第一弾の今回は、「バラシクロビル」編です!
帯状疱疹に対する薬として有名ですね。
※以下の症例は、自分の経験をもとに考えたフィクションであり、実在の患者の情報ではありません。
バラシクロビルによるAKI
よくあるのは、こんな症例
症例:70歳女性。ベースの腎機能は正常な患者。右脇腹の痛みを主訴に近医受診。診察時、右肋間神経の神経領域に水疱、痂皮を伴う皮疹あり、帯状疱疹と診断され、バラシクロビルを処方された。1週間の内服で皮疹は改善傾向を認めたが、2週間後に倦怠感、呂律緩慢、嘔気あり再度受診。Cr3.5まで悪化していたため当院内科外来へ紹介となった。
そもそも:帯状疱疹の診断は意外と難しい
本題から急に脱線しますが、帯状疱疹の診断は難しいことが多い気がします。
総合内科外来をやっていたら数ヶ月に1回程度は来るイメージがありますが、典型的な「ピリピリする痛み」とか、「皮疹がガッツリ出ている」といった症例ばかりではありません。
たとえば「原因不明の腹痛で消化器内科へ受診、皮疹のない内臓痛で、血液検査、CTで異常なく、鎮痛薬だけ処方されて帰宅。2週間後に症状が悪化したため受診したら、バリバリの帯状疱疹が腹部に出ていた」みたいな症例もしばしば経験します。
帯状疱疹は、皮疹が出る前から疼痛が出ることもしばしばあるため診断が意外と難しく、また治療を早めにしないとPHN(帯状疱疹後の疼痛)が長引くことがあります。
添付文書には、皮疹の出現後5日以内に開始することが望ましいと記載されています。[1]
「痛がっている部位は、とりあえず服をめくって皮膚所見まで確認しろ」という研修医のときに教わった知識、自分の中でめっちゃ大切にしてます・・・
大前提:原因不明な疼痛は、とりあえず服をめくって皮膚所見まで確認を
バラシクロビルの腎障害について
意外かもしれませんが、バラシクロビルの腎障害の病態は、「腎後性腎不全」です。
バラシクロビルは、肝臓のエステラーゼで加水分解されてアシクロビルとなって作用し、腎で排泄される過程で、アシクロビルの結晶が尿細管へ析出して、尿細管が閉塞してしまうとされています。



これを「結晶誘発性腎症」といいます。
実際に、腎生検してみたら尿細管の中にアシクロビル結晶がみえるそうです。[2]
他のCase reportでは尿細管の浮腫、間質の炎症細胞浸潤が見えたというものも↓[9]
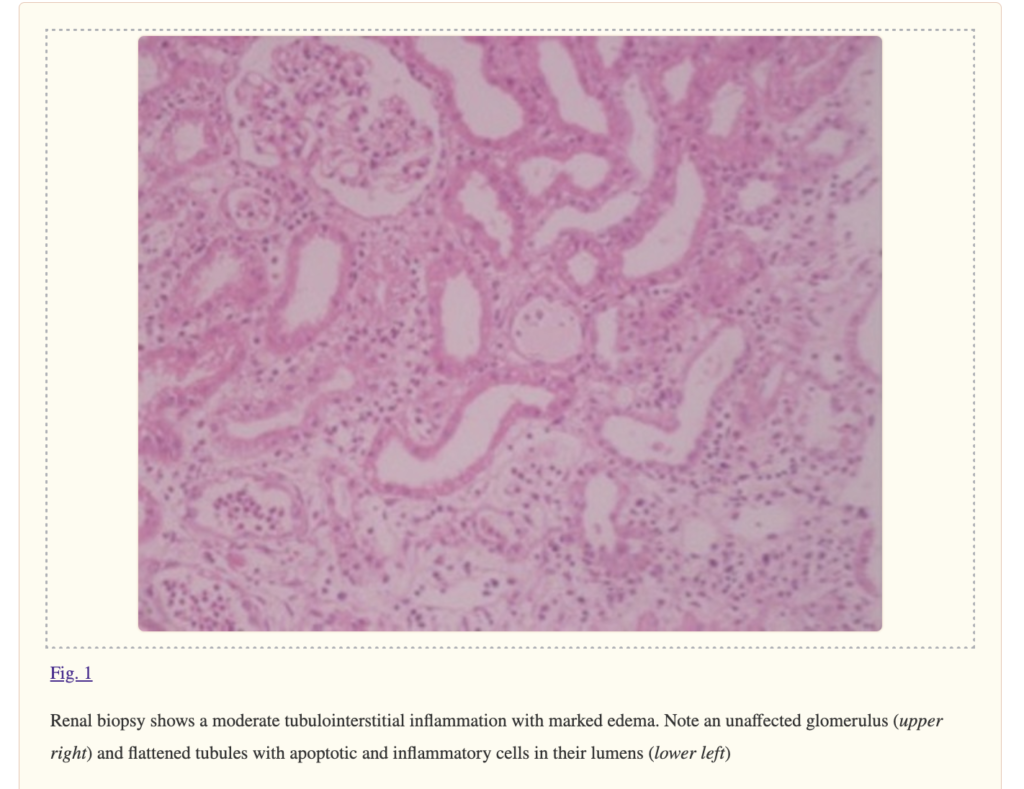

バラシクロビルのoverdoseの後に結晶尿(crystalluria)になってAKI になった症例報告[3]では、綺麗な結晶の画像がありました。↓
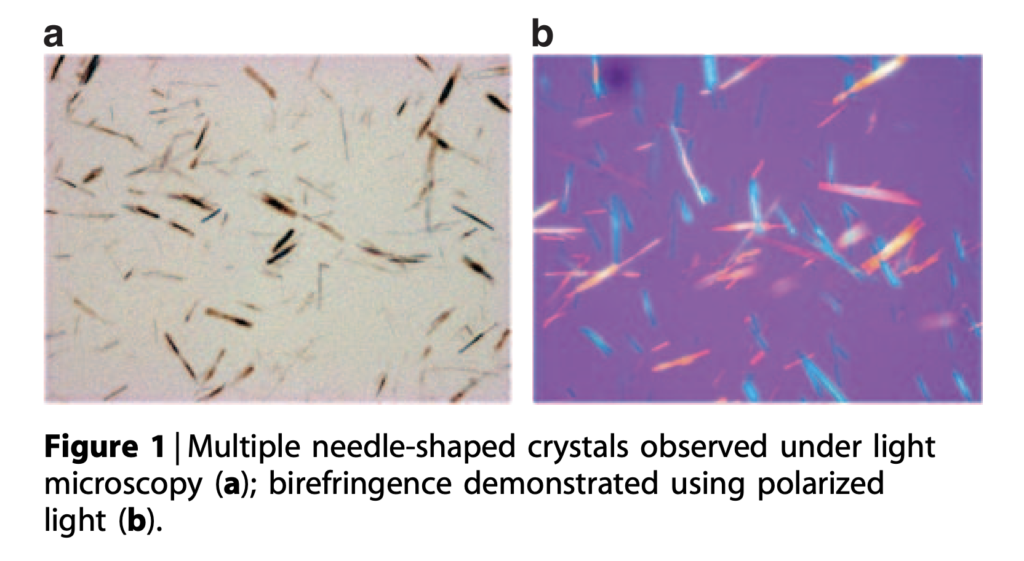




なんか、めっちゃ痛そう・・・
臨床症状として、嘔気、側腹部痛、血尿などがあり、非乏尿性腎不全が多いとされています。[4]
頻度としては、国内の臨床試験で345例中11例に認めたとされています。[5]
また、痛み止めとしてNSAIDsが処方されることも多いので、それもあいまって腎障害起きるっていうのは、割とありがちなパターンですね。
実は、AKIの原因薬物として報告数ワースト1位
2019年の報告によると、日本でもっともAKIの報告が多い薬は、このバラシクロビルだといわれています。[6]
意外と多いんですよね。
まあバラシクロビルが悪い薬っていうよりは、帯状疱疹の患者さんの母数が多いから、その副作用の報告が多いのもあるかもしれませんね。
腎機能の低い患者への投与は、脳症のリスクもある
バラシクロビルやアシクロビルは、腎障害だけではなく脳症のリスクも指摘されています。
倦怠感、嘔吐、呂律緩慢などの中枢神経症状と、血中アシクロビル濃度の測定が診断に有用です。
もともと腎機能低下のある患者では、投与量を調整する必要がありますね。
ちなみに、アシクロビルの点滴投与では血中濃度が上昇しやすいらしい[7]ので、入院中に投与している人は要注意ですね。
バラシクロビルによる腎障害を防ぐには?
バラシクロビルによる腎障害は、上記のようにアシクロビルの結晶化が原因と言われているので、脱水を補正することが重要です。
実際、予後は一般的に良いようで、投与中止で1-2週間で回復するとされています。[7]
外来で処方するときは、
腎機能チェック→用量調整して処方→かならずフォローの採血をする
が重要だと思います。
【重要!】そもそも、バラシクロビルよりアメナメビルを使いたい
これだけバラシクロビルの話をしておいてなんですが、腎機能に応じて調整するのって面倒くさいですよね。
最近ではアメナメビル(アメナリーフ®)という腎機能調整が不要な帯状疱疹の薬があります。
腎機能を気にしなくていいですし、1日1回の内服で済むので使いやすいです。
もしも病院で採用がある場合は、こちらの薬を使うのがおすすめです。



有名な腎臓内科医の長澤先生も、こちらの本でアメナメビルをおすすめしてました。
まとめ:バラシクロビルは、腎障害に注意を。
よく使われているバラシクロビルですが、意外とAKIを起こすことが多いです。
内科外来で処方する場合には
①脱水に注意
②腎機能が悪ければ用量調整(あるいは、難しいこと考えずにアメナメビルをチョイスする)
③処方後の採血フォローを忘れない
を意識すると良いかもしれませんね。
引用文献
[1]バラシクロビルの添付文書
[2]尿細管でのアシクロビル結晶化により急性腎障害とアシクロビル脳症を生じた帯状疱疹の2例 皮膚科の臨床 2022; 64巻4号
[4]アシクロビルによる急性腎不全の 1 例.皮膚臨床 2000; 42:2055-2058
[5]バルトレックスインタビューフォーム
[7]塩酸バラシクロビルにより急性腎不全となった糖尿病腎症 2 期の 1 症例 糖尿病 49(10):805~808, 2006
[8]Acute kidney injury and acyclovir-associated encephalopathy after administration of valacyclovir in an elderly person with normal renal function A case report and literature review Medicine (Baltimore). 2021 May 28;100(21):e26147. ←わりと新しいreview。freeで読める。 日本の先生が書かれている
[9]Acute kidney injury due to acyclovir CEN Case Rep. 2013 May;2(1):38-40.











コメント